התהליך המטבולי של גוף האדם הוא תהליך חמצון ביולוגי, והחמצן הנדרש בתהליך המטבולי נכנס לדם האדם דרך מערכת הנשימה, מתחבר עם ההמוגלובין (Hb) בתאי הדם האדומים ליצירת אוקסיהמוגלובין (HbO2), ולאחר מכן מעביר אותו לכל חלקי הגוף.חלק מתאי הרקמה הולכים.
ריווי חמצן בדם (SO2)הוא האחוז מנפח האוקסיהמוגלובין (HbO2) הנקשר על ידי חמצן בדם לנפח הכולל של המוגלובין (Hb) שניתן לקשור, כלומר, ריכוז החמצן בדם בדם.זוהי פיזיולוגיה חשובה של פרמטר מחזור הנשימה.ריווי החמצן הפונקציונלי הוא היחס בין ריכוז HbO2 לריכוז HbO2+Hb, השונה מאחוז ההמוגלובין המחומצן.לכן, ניטור רוויון החמצן העורקי (SaO2) יכול להעריך את החמצן של הריאות ואת יכולת ההמוגלובין לשאת חמצן.ריווי חמצן נורמלי בדם עורקי אנושי הוא 98%, ודם ורידי הוא 75%.
(Hb מייצג המוגלובין, המוגלובין, בקיצור Hb)
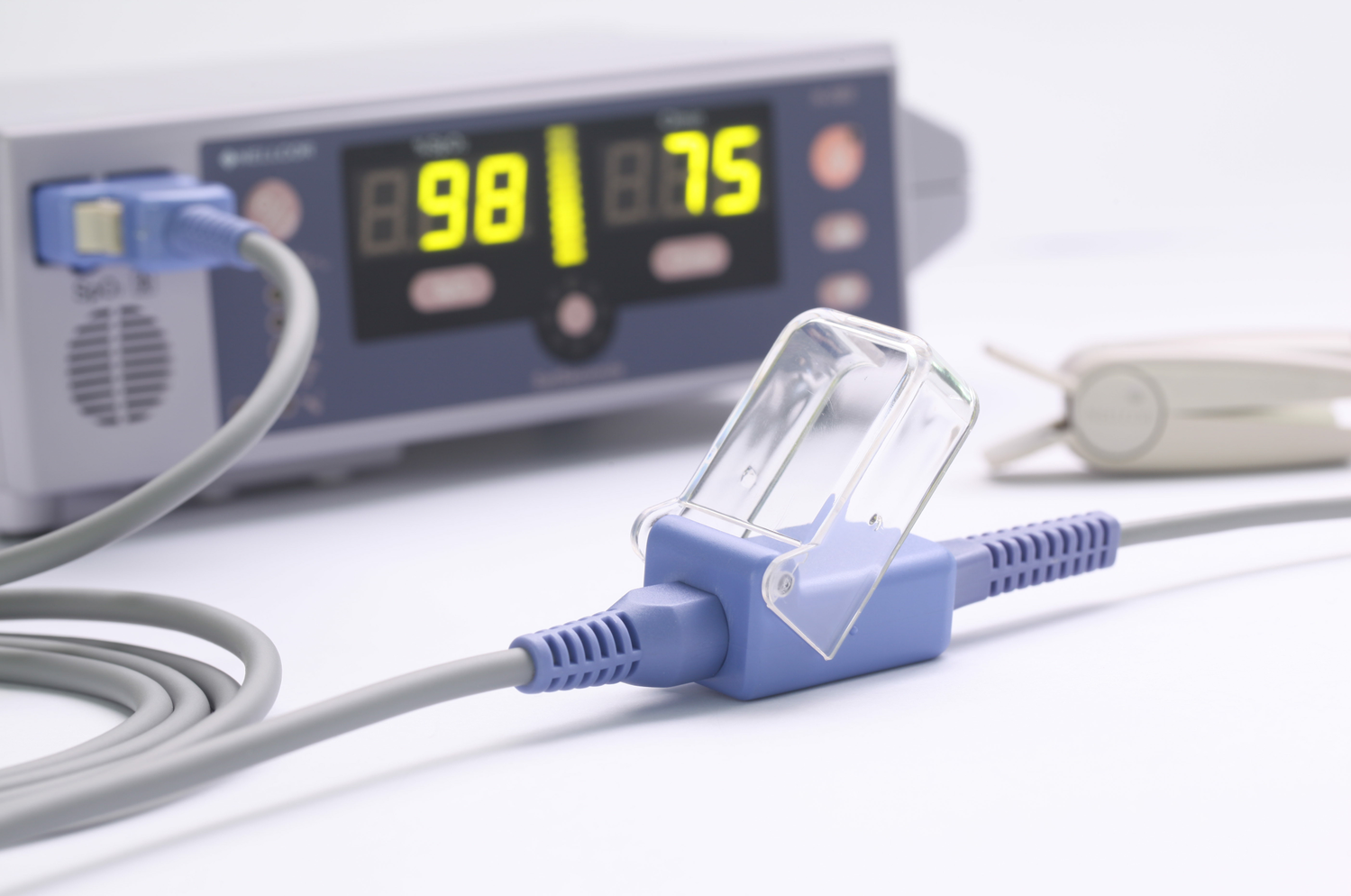
שיטות מדידה
מחלות קליניות רבות יגרמו לחוסר אספקת חמצן, אשר ישפיע ישירות על חילוף החומרים התקין של התאים, ויאיים ברצינות על חיי אדם.לכן, ניטור בזמן אמת של ריכוז החמצן בדם העורקי חשוב מאוד בחילוץ קליני.
שיטת מדידת רווי החמצן בדם המסורתית היא תחילה לאסוף דם מגוף האדם, ולאחר מכן להשתמש בנתח גזי דם לניתוח אלקטרוכימי כדי למדוד את הלחץ החלקי שלחמצן בדם PO2כדי לחשב את ריווי החמצן בדם.שיטה זו מסורבלת ואינה ניתנת למעקב רציף.
שיטת המדידה הנוכחית היא להשתמש ב- aחיישן פוטואלקטרי עם שרוול אצבע.בעת המדידה, צריך רק לשים את החיישן על אצבע אנושית, להשתמש באצבע כמיכל שקוף להמוגלובין ולהשתמש באור אדום באורך גל של 660 ננומטר ובאור קרוב לאינפרא אדום באורך גל של 940 ננומטר כקרינה.היכנסו למקור האור ומדדו את עוצמת העברת האור דרך מיטת הרקמה כדי לחשב את ריכוז ההמוגלובין וריווי החמצן בדם.המכשיר יכול להציג את ריווי החמצן בדם האדם, ומספק מכשיר מדידת חמצן בדם לא פולשני מתמשך למרפאה.
ערך התייחסות ומשמעות
בדרך כלל מאמינים שSpO2לא צריך להיות פחות מ-94% בדרך כלל, ושפחות מ-94% הם אספקת חמצן לא מספקת.חלק מהחוקרים מגדירים SpO2<90% כסטנדרט להיפוקסמיה, ומאמינים שכאשר SpO2 גבוה מ-70%, הדיוק יכול להגיע ל-±2%, וכאשר SpO2 נמוך מ-70%, ייתכנו שגיאות.בתרגול קליני, השווינו את ערך SpO2 של מספר חולים עם ערך ריווי החמצן בדם העורקי.אנו מאמינים כיקריאת SpO2יכול לשקף את תפקוד הנשימה של המטופל ולשקף את השינוי בעורקחמצן בדםבמידה מסויימת.לאחר ניתוח בית החזה, למעט מקרים בודדים בהם התסמינים והערכים הקליניים אינם תואמים, נדרש ניתוח גזים בדם.היישום השגרתי של ניטור דופק אוקסימטריה יכול לספק אינדיקטורים משמעותיים לצפייה קלינית בשינויים במחלה, הימנעות מדגימות דם חוזרות לחולים והפחתת עומס העבודה של האחיות ראוי לקדם.מבחינה קלינית, זה בדרך כלל יותר מ-90%.כמובן, זה צריך להיות במחלקות שונות.
שיפוט, פגיעה וסילוק היפוקסיה
היפוקסיה היא חוסר איזון בין אספקת החמצן של הגוף וצריכת החמצן, כלומר, חילוף החומרים של תאי הרקמה נמצא במצב של היפוקסיה.האם הגוף היפוקסי או לא תלוי בשאלה אם כמות הובלת החמצן ומאגר החמצן המתקבלת על ידי כל רקמה יכולה לענות על הצרכים של חילוף חומרים אירובי.הנזק של היפוקסיה קשור לדרגת ההיפוקסיה, קצב ומשך הזמן שלה.היפוקסמיה חמורה היא גורם נפוץ למוות מהרדמה, המהווה כ-1/3 עד 2/3 מהמוות מדום לב או נזק חמור לתאי מוח.
מבחינה קלינית, כל PaO2<80mmHg פירושו היפוקסיה, ו<60mmHg פירושו היפוקסמיה.PaO2 הוא 50-60 מ"מ כספית הנקרא היפוקסמיה קלה;PaO2 הוא 30-49 מ"מ כספית הנקרא היפוקסמיה בינונית;PaO2<30mmHg נקרא היפוקסמיה חמורה.ריווי החמצן בדם של המטופל בהנשמה אורטופדית, צינורית האף וחמצון המסכה היה רק 64-68% (שווה ערך ל- PaO2 30mmHg בקירוב), מה שהיה שווה ערך להיפוקסמיה חמורה.
להיפוקסיה יש השפעה עצומה על הגוף.כגון ההשפעה על תפקוד מערכת העצבים המרכזית, הכבד והכליות.הדבר הראשון שמתרחש בהיפוקסיה הוא האצה מפצה של קצב הלב, העלייה בקצב הלב ובתפוקת הלב, ומערכת הדם מפצה על המחסור בתכולת חמצן במצב דינמי גבוה.במקביל, מתרחשת חלוקה מחדש של זרימת הדם, והמוח וכלי הדם הכליליים מורחבים באופן סלקטיבי כדי להבטיח אספקת דם מספקת.עם זאת, במצבי היפוקסי חמורים, עקב הצטברות חומצת חלב תת-אנדוקרדיאלית, סינתזת ה-ATP מופחתת, ונוצר עיכוב שריר הלב, המוביל לברדיקרדיה, התכווצות מוקדמת, לחץ דם ותפוקת הלב, כמו גם פרפור חדרים והפרעות קצב אחרות אפילו תפסיק.
בנוסף, להיפוקסיה ולמחלתו של המטופל עצמו עשויות להיות השפעה חשובה על ההומאוסטזיס של המטופל.
זמן פרסום: 12 באוקטובר 2020

